摘要
迫切需要具有广泛治疗潜力和新型作用模式的新型抗疟疾药物,以进行有效治疗并克服新出现的耐药性。在这方面,植物源抗疟疾药物仍然是生物活性分子的重要来源。
多成分配方是植物疗法的基础。植物多药效应的机械原因包括生物利用度增加、对细胞转运过程的干扰、原药物的激活/活性化合物对非活性代谢物的失活以及协同伙伴在同一信号级联的不同点的作用。这些效应被称为多目标概念。然而,由于基于天然产物的药物发现的内在复杂性,需要重新思考理解其治疗效果的方法。
本文综述了多靶点植物治疗的概念及其在生物标记物鉴定中的应用,并采用了改进的反向药理学-系统生物学方法。考虑事项包括生成产品库、用于疗效和相互作用评估的高通量筛选(HTS)技术、基于高效液相色谱(HPLC)的抗疟分析和动物药理学。该方法是定制技术平台与微型生物检测相结合的跨学科综合实施,用于跟踪和表征植物的多目标生物活性成分,并识别潜在的生物标记物。在保护生物多样性的同时,这将是朝着开发标准化植物药物方向迈出的首要一步,并有助于化学优先次序和下游临床开发的先导发现。
关键词:疟疾、植物治疗、多靶点效应、逆向药理学、高通量筛选(HTS)、基于HPLC的抗疟疾分析、体内药理学、药代动力学
背景
疟疾控制举措大大改善了弱势人群,特别是那些能够获得有效抗疟疾药物的人群的挽救人数[1]. 尽管如此,恶性疟原虫疟疾仍然是大多数流行国家的主要公共卫生负担,这些国家缺乏现代医疗设施,疾病监测也不明确。这些国家的大多数人口诉诸于使用以植物为基础的补充药物进行治疗[2]. 来自天然来源的药物,特别是草药,在医药市场中占很大比例,特别是在疟疾治疗和其他传染病方面。例如,金鸡纳品种的奎宁、青蒿和来自斑叶钟花树[三,4]. 它们在药物开发中的优势在于其成分之间的协同作用及其对生物受体的天然亲和力[5]. 这些原则的药理学论证可以为植物性传统药物作为一种可靠的治疗工具的进一步发展奠定基础。
疟疾寄生虫对许多现有药物产生了耐药性,包括对青蒿素类复方(ACT)疗法的核心青蒿素成分产生了新的耐药性[6]. 因此,这强调了从天然产品中探索新治疗策略的必要性。虽然疟疾的生理病理学尚未完全理解,但其发病机制涉及多种因素,这使得有效的治疗方法必须从传统的“一靶点,一药”模式转变为新的“多靶点,多药”模式[7,8]. 开发新的抗疟疾药物以支持当前的治疗和根除议程的要求包括对当前药物没有交叉耐药性的新型作用模式、多阶段疗效和抗复发活性[9].
草药是以药物加工形式含有植物部分(单个或组合)的制剂。与合成药物一样,它们声称具有治疗或预防作用,并可能通过其组成的植物化学物质的相互作用表现出多药理学效果。这些相互作用的假设机理包括生物利用度增加、对细胞转运过程的干扰、原药物的激活/活性化合物对非活性代谢物的失活以及协同伙伴在相同信号级联的不同点的作用。这个概念被称为多目标效应[7]. 这一概念在药物发现中的应用需要对组成植物化学物质及其生物活性进行全面表征。
多成分疗法是植物疗法或植物药物的基础,其中不同成分之间复杂的正负相互作用产生了整体治疗效果[10]. 然而,这些被称为代谢物的生物活性成分具有高度的化学多样性,构成了这些植物的复杂生物基质。了解其药理活性是理解其治疗作用基础所必需的,这就需要广泛的跨学科研究方法[11,12]. 因此,需要一个以上的生物测试系统来测量治疗有用的活性,以建立草药的一致性。此外,在应用这一概念时,必须应用适当的技术和生物测定。
在寻找天然来源的新先导化合物用于疟疾药物研发的过程中,由于植物提取物的化学特性及其生物活性机制,有效跟踪和早期识别复杂基质中的活性成分仍然是最具挑战性的步骤[13]. 然而,传统的生物活性导向分离方法涉及多个迭代步骤,这首先是低效且耗时的,尤其是当生物活性植物化学物质是未知化合物且作为提取物中的次要成分存在时。其次,如果植物提取物的生物活性是植物化学物质协同作用的结果,那么在生物测试中测试纯植物化学物质可能无法完全揭示其生物活性。最后,它需要大量的材料,从而破坏生物多样性。虽然在过去取得了成功,但这种经典方法依赖于几个迭代步骤,导致相同化合物的重复分离,无法跟上高通量筛选(HTS)计划的快速周转和紧迫截止日期[14]. 此外,这些生物活性化合物的体外药效试验通常是以靶点为导向的,不允许检测真正的新靶点,也不允许识别由于不同成分的相互作用而产生的复杂综合效应。这引起了人们对整体体内试验系统的新兴趣,该系统更适合于揭示协同作用或识别代谢转化为生物活性物质的前药。为了应对这些挑战,新的研究策略采用了代谢组学等工具,这是系统生物学的一个关键,用于以多样性为导向的草药筛选。此外,疟疾感染的正常药理学读数,如多阶段抗疟、抗炎、解热、抗氧化和抗伤害作用,有可能用系统生物学方法将这些测量值与分析的代谢组学数据相关联[15,16].
代谢组学是系统生物学中的一项关键“组学”技术。它是在特定时间点对细胞、器官或生物体中的生物活性分子进行的全面定性和定量分析。加速活性提取物的反褶积是一种用途广泛的策略,其中代谢产物分析采用了多种检测方法,包括电化学阵列、红外光谱、质谱和核磁共振。在现有的平台中,HPLC-MS与NMR光谱联用是应用最广泛的技术,因为它能够以高灵敏度检测和分离各种分子[17].
总之,通过标准化提取程序对所选植物进行提取后,进行初步药理分析以确定其功效和安全性。根据这一点,植物组织将进行衍生化和基于非目标代谢组学的植物化学分析。洗脱后的组分将用于相关的体外生物测定活动,如多效抗血小板、抗氧化、抗炎、解热和抗伤害活性。获得的紫外线(UV)和质谱数据将用于消除已知化合物的重复和初步鉴定,以及查明潜在的新化合物。然后将色谱图和活性曲线进行匹配,以识别活性峰。通过分析使用微探针技术离线记录的洗脱馏分或峰的核磁共振数据来进行表征。基于代谢组学的植物化学分析和体外生物测定可以建立特定植物化学物质和不同生物活性之间的相关性,从而识别生物标记物。协同多靶点生物标记物有望用于体内验证。这些数据也可用于靶向代谢组学分析,用于铅的鉴定和最终的下游化学生产分析和临床开发(图1).
图1。
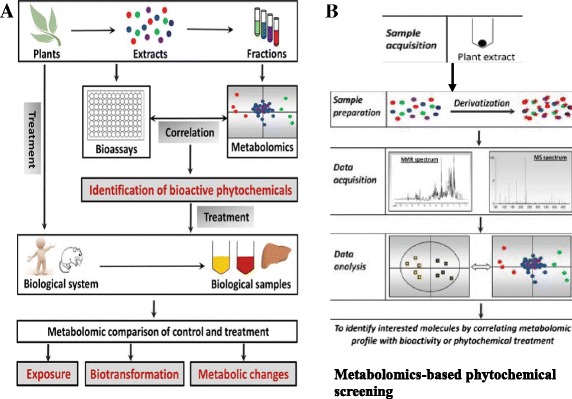
代谢组学在HMs分析中的应用工作流程。一基于HPLC的活动分析。b条植物化学分析(非靶向代谢组学)基于代谢组学的植物化学分析和生物活性的体外生物测定可以建立特定植物化学物质和不同生物活性之间的相关性,从而识别生物标志物
虽然在一些疟疾流行国家目前使用一些标准化的抗疟疾植物药物[18]在许多疟疾流行国家,持续和不安全地使用非标准植物衍生产品要求采取新的方法。
本文概述了多靶点植物治疗概念在疟疾药物研发中应用的新兴方法学前景。这种跨学科的方法采用量身定制的技术平台,结合微型生物分析来跟踪和表征草药的抗疟疾成分。
通过将改进的反向药理学与系统生物学方法相结合,可以评估不同植物化学物质的生物活性,以确定潜在的生物标志物。这将有助于揭示多靶点植物治疗机制和草药的标准化,并有助于发现优先顺序和下游临床分析的线索。因此,它在疟疾药物研发中的应用可能具有极其重要的意义。
生成植物提取物/化合物库
库可以定义为以标准格式存储的植物提取物/化合物的集合,并可随时交付用于筛选分析。与每个样本相关的信息通常存储在数据库中。在建立提取物库之前,必须考虑的关键问题包括植物的选择和适用于样品的适当提取程序。
植物的选择
选择植物作为试验材料仍然是植物疟疾药物研发过程中最具挑战性和决定性的因素。在这个过程中,有各种各样的方法来选择植物材料,这些方法包括随机选择、民族药理学、化学系统学(系统发育)、生态学和计算方法。
当样品来自生物多样性和疟疾流行地区时,根据其可用性从不同植物物种中随机选择提取物和/或组分是非常有利的[19]. 这是因为天然产物的化学多样性可以反映其来源生物的生物多样性。随机选择植物材料可能会导致生物活性的意外识别,而这些生物活性是基于本土或现有知识无法预测的[20].
民族药理学是选择植物进行生物测定的经典方法,它涉及收集植物在当地使用的数据,作为选择植物的依据。这通常涉及对传统药物及其对人类的影响进行观察、描述和实验评估。它代表了自然科学(植物学、化学、生物化学、药理学和生药学)和社会科学(人类学、考古学、历史学和语言学)之间的跨学科概念[12,21]. 这种方法导致了一些重要的抗疟疾药物的显著发现。例如,从1820年的金鸡纳物种中分离出奎宁及其衍生物,20年取代它的氯喹和甲氟喹第个世纪[22]. 青蒿素是从青蒿1971年,是目前广泛使用的青蒿素类联合疗法(ACT)及其衍生物青蒿琥酯和蒿甲醚的核心[23]. 最近引进的一种植物源抗疟药物是阿托伐醌,它是一种以拉帕霍尔为基础的合成萘醌,是一种戊基萘醌,首次从斑叶钟花树,Bignoniaceae家族的南美成员[4]. 民族药物学数据在成熟的传统卫生系统中很容易获得,如中医药和阿育吠陀,这些系统拥有数百年的现有文献证据。然而,非洲传统卫生系统等其他卫生系统的情况并非如此,在非洲传统卫生体系中,知识是通过口头一代传给另一代的,使用的配方通常由老年医生保密,因此很难获得相关信息[21,24]. 因此,根据要研究的植物,有各种各样的信息来源,如药用植物学书籍、不同地理区域或文化中使用的药用植物的综述文章[25]以及计算机数据库[26].
化学系统或系统发育方法是基于化学分类学和系统发育,考虑到一些属或科的植物物种已知会产生与特定生物活性或治疗潜力相关的化合物和化合物类别[20]. 系统发育信息和民族植物学知识的结合可以成为天然产物药物发现的有力工具。在系统发育框架内探索跨文化民族医学模式可以带来高成功率[27,28].
生态学方法基于对生物体与其环境之间相互作用的观察,考虑到植物次生代谢物具有生态功能,可以从中获得潜在的人类治疗用途[20]. 例如,可以从野生黑猩猩和狒狒所吃的植物中分离出具有抗疟疾活性的化合物[29].
计算方法依赖于生物信息学某些植物成分的生物活性预测。这些研究可以集中于草药的主要成分以及直接从文献中检索到的具有抗疟疾作用的其他天然化合物[30].
正确识别并采购了所选植物后,药用植物生物资源增值的下一步是使用多种技术生产草药制剂(提取物),从简单的传统技术到先进的提取技术,具体取决于检测方法的选择。
提取程序
萃取是使用相关溶剂和标准条件分离植物组织中的药用活性成分(次级代谢产物)。植物源活性成分表征的一个关键方面是选择适用于检测感兴趣的生物标记物的提取方案。这是一个基本和关键的步骤,对结果的准确性具有重要影响[31]. 为了提高提取产量,植物通常被磨成细粉。然而,当使用新鲜材料时,必须在冰上进行研磨过程。
表征植物中生物活性成分的目的是全面描述给定样品中可能存在的最大阵列的低分子量代谢物。为了实现这一点,需要使用能够在宽极性范围内提取化合物的溶剂萃取程序。由于没有单一溶剂能够一次提取和溶解所有植物代谢物,因此需要连续使用几种极性增加的溶剂,例如己烷>乙酸乙酯>甲醇>乙醇>水。这是用于植物化学筛选和生物活性引导分离的经典方法,在代谢组学的现代表征研究中很难实施,因为它会生成每个样品的许多不同提取物,必须单独分析,这通常与需要分析的大量样品不兼容。一个可靠的替代方案是各种溶剂的组合,例如由溶剂混合物组成的多相溶剂系统,例如氯仿-甲醇-水,这是为使用纯甲醇或含有纯甲醇的混合物进行此类研究而提出的[31]. 在这方面,在要使用的溶剂系统中要考虑各种参数,这些参数应使其与适用的分析技术兼容。这些包括有机溶剂和水性溶剂的性质、体积、比例和水性溶剂的pH。例如,需要考虑的一个方面是亲脂性化合物不会从C18反相柱洗脱,并且某些甲醇-水混合物不会从植物地上部分提取叶绿素,在基于MS的代谢组学中结合LC分析可能是一个优势[13].
为了加快提取过程,需要施加额外的能量以缩短提取时间。这可以通过直接加热系统并使用微波辅助萃取、超临界流体萃取和常用的加压(或加速)溶剂萃取等技术增加压力来实现[32,33]. 这些能够在标准化条件下进行有效提取,并利用非常少量的待提取植物材料,这与分析的小型化和微板格式的通用化相兼容。此外,提取温度通常保持在溶剂沸点以下,以优化产率和保存代谢物化学。
从植物中鉴定出的潜在抗疟疾成分的综述涵盖了非常广泛的植物化学物质类别,包括生物碱、萜类、黄酮类、香豆素、酚类、聚乙炔、黄酮类、醌类、类固醇和木脂素[三,34,35]. 提取每一种都需要特定的提取技术,这使得研究人员既繁琐又耗时,尤其是考虑到提取和分离后可能很少或没有活性的事实,许多小分子的活性已经过测试。由于这种反向药理学-系统生物学方法需要一个农场到诊所的过程,因此在基于HPLC的抗疟分析之前,民族药理学知识和药理学验证至关重要,溶剂提取物将以标准化(通常为微孔板)的形式进行干燥存储,可用于筛选化验、生物标记物和靶点识别,而与每个样本相关的信息存储在数据库中。
体外药效和安全性生物测定方法的选择
在疟疾药物研发中,疗效和安全性筛选是一个长期而昂贵的过程,生产力低下,从而限制了新药的数量。为了改进这一点,最近的工作致力于开发高通量筛选(HTS)平台,该平台模拟体内系统,并为管道提供比生化分析更相关的信息[36]. 为了筛选天然产物,基于细胞的高温超导方法更具相关性,通常使用96、384和1536孔(在自动化系统中)微量滴定板,并且可以在更具生物相关性的微环境中进行。主要成分是细胞或寄生虫、培养装置和用于细胞或生物活性定量的检测系统。当用于筛选植物提取物和其他药物时,它们提供了具有代表性的组织特异性反应,可用于有效性和安全性筛选、生物标记物和靶点识别,从而促进标准化。
体外抗疟效果
体外筛选疟原虫实验室菌株和现场分离物对测试化合物的敏感性,可早期显示药物疗效、失效或可能的临床耐药性。这些筛查通常以全细胞为基础,需要筛查红细胞和红细胞外期[37]. 它们首先用于鉴定活性提取物,然后进行代谢组学分析,其次用于鉴定植物化学成分的代谢组学特征后的潜在生物标志物。
在红细胞阶段筛查中,通过测量细胞的生长和增殖来监测抑制恶性疟原虫菌株,通常不知道正在筛选的化合物的分子靶点[38]. HTS方法目前用于测量恶性疟原虫体外药物敏感性包括三次黄嘌呤掺入试验[39],富含组氨酸的蛋白-2酶联免疫吸附试验(HRP-2-ELISA)[40,41],寄生虫乳酸脱氢酶比色法(pLDH)[42]以及最新的SYBR Green-1荧光检测[43,44]. 滴定次黄嘌呤摄取分析包括通过记录滴定次黄碱并入寄生虫DNA的水平来测量寄生虫的生长。虽然准确可靠,但其主要缺点是使用放射性,安全处置放射性需要大量资源。HRP-2方法通过ELISA检测评估寄生虫生长恶性疟原虫HRP-2,并在使用非放射性程序检查现场分离株的药物敏感性时提供了更好的结果。与三H-次黄嘌呤法。pLDH分析是一种间接方法,用于测量恶性疟原虫LDH活性作为比色法评估寄生虫血症。尽管与三次黄嘌呤法,它是一种ELISA方法,与HRP-2方法一样,取决于特定抗体的可用性。最近开发的SYBR Green-1荧光测定法是基于测量荧光SYBR Green-1染料掺入寄生虫DNA。这需要DNA染色的一个步骤,与其他方法相比,它的劳动强度更低,成本更低,而且更适合HTS,HTS已成为药物筛选的金标准。本试验证明了一种简单、快速、廉价和易于使用的荧光法的可靠性,该方法可用于恶性疟原虫实验室菌株和临床菌株[45].
就根除方案而言,红细胞外阶段或肝脏阶段是一个非常重要的生命周期阶段。最近在开发高温超导技术以鉴定针对这一阶段寄生虫的活性化合物方面取得了进展。人类血液期感染中存在数十亿寄生虫,在传播和再感染期间,只有有限数量的钩虫、催眠虫或早期肝脏形式存在,因此如果在这些阶段进行干预,不太可能出现耐药性[46]. 注入蚊子唾液的寄生虫进入宿主肝脏,在进入血液前大约一周的无症状潜伏期内,它们以外红细胞形式(EEF)进行无性繁殖。这启动了无性红细胞周期,导致疟疾的出现。与一些人有限的寿命相反疟原虫物种,P.椭圆形和间日疟原虫可以作为休眠催眠剂在肝脏内持续数月。它们的重新激活通常是由一种未知的机制触发的,可以看到快速增长的寄生虫重新聚集血液,从而导致病理学。因此,催眠剂的持续存在是根除进程的巨大障碍[47].
在疟原虫的血液阶段形态中,有一个亚群能够对尚不清楚的线索作出反应,在一个大约需要8-12天的过程中分化为雄性和雌性配子体恶性疟原虫这些寄生虫代谢宿主红细胞血红蛋白,同时通过光学显微镜可以识别的五个不同的形态阶段进行[48]. 这些不成熟的配子体细胞在宿主体内可以存活长达55天,成熟的配子体细胞是唯一能够在蚊子中肠中存活、交配、进行减数分裂并产生下一代寄生虫传播给新宿主的形式[49]. 大多数对红细胞期有效的化合物对肝期无效,目前一线青蒿素治疗方案不能阻止传播[50]. 目前抗疟疾药物研发的一个重点是筛选对肝脏和配子细胞都有效的小分子和HM,以阻止疟疾传播。HMs的复杂化学多样性是一个系统中此类支架的可靠来源。
开发HTS分析来评估肝期活动的主要缺点之一是寄生虫无法在培养物中保持。最近开发的一种检测方法是高含量筛选(HCS),可用于确定具有已知血期活性的HMs的疗效约埃利受感染的肝细胞。为了检测可能的预防活动,伯氏疟原虫或约埃利将子孢子接种到人类肝癌细胞中,并对感染进行成像[51]或酶法检测[52]. 或者,使用中等通量分析,可以使用催眠剂形成猴子模型测试测试化合物的自由基潜力,cynolmolgi猪。cynolmolgi猪将子孢子接种到猴的原代肝细胞中,HCS用于确定快速发育的大裂殖体和休眠的“小形态”(假定为催眠子)之间的比率。包括催眠剂在内的所有寄生虫都将被根治剂清除,而预防性化合物将作用于生长中的裂殖体[53].
虽然检测可用于筛选具有阻断传播潜力的化合物,但这些检测尤其困难,因为配子细胞生成的过程尚不清楚。第一次配子体筛选是使用阿拉玛蓝进行的,阿拉玛蓝是一种氧化还原指示剂,在配子体代谢活动期间,随着生长介质的化学还原而发出荧光并改变颜色[54]. 基于这一原理,其他的筛选都是用乳酸脱氢酶来实现的[55]. 在配子细胞从早期到晚期(传播)成熟所需的12天内,它们不会分裂。因此,基于检测被抑制的寄生虫增殖的方法是有限的[37]. 替代的HTS检测技术已被开发用于检测配子细胞死亡,其中大多数使用总ATP水解来测量存活率。因此,这种活性的丧失意味着配子细胞死亡[54]. 也可以通过流式细胞术选择性地计数表达配子期特定GFP标记的寄生虫[56]. 然而,大多数检测只是试图通过测量配子体的死亡来预测传播阻断活性。工作重点是进行更多预测性分析,以测量不同阶段的生存能力,尤其是后期[57]. 最近,Plouffe等人[58]开发了一种HTS和经济有效的分析技术,即皂苷裂解性阶段分析(SaLSSA),用于识别具有阻断传播能力的小分子,它明确强调了无性和有性寄生虫之间的实质性生理差异,为发现和开发阻断传播药物提供了工具和起点。
HTS抗疟原虫功效分析相关性的局限性之一是,它们无法提供影响体内物质活性的一些因素的信息,例如吸收、分布、代谢、排泄和毒性(ADME/T),ADME/T-描述了生物活性化合物在体内系统中的处置。然而,它们仍然是识别和表征活性测试物质的重要工具[59]这应该通过毒理学筛选进行。这对于新药的开发以及现有分子和草药治疗潜力的扩展都非常重要,第一步是筛选细胞系或细胞毒性。
细胞活性和细胞毒性筛选
尽管草药的市场需求不断增长,但人们不仅对其使用,而且对其安全性仍存在担忧。世界市场上只有不到10%的草药产品真正标准化为已知的活性成分,严格的质量控制措施并不总是得到严格遵守[60]. 因此,细胞活性和细胞毒性检测对于药物筛选和抗疟疾药物分子和草药产品的体外安全性至关重要[61]. van Dyk等人强调了将这些分析纳入抗疟疾植物分析的重要性[62]当他们清除了59种南非植物中9种具有抗疟疾活性的有机溶剂提取物时。一种简单、快速、敏感、可靠、安全和经济高效的细胞活力测量方法是体外细胞增殖和细胞毒性的理想测试方法,它不应干扰待测化合物。这些基于细胞的测试是为了预测潜在的毒性,使用可能是正常细胞或转化细胞的培养细胞。该程序通常包括在对整个生物体进行安全性研究之前,将培养细胞短期暴露于测试化合物中,以检测对基础或专门细胞功能的影响。它还可以提供对测试物质致癌或基因毒性处置的见解。植物提取物或测试化合物抑制细胞生长和活性的能力可以作为其毒性的指标,其参数包括抑制细胞增殖、细胞活性标记(代谢和膜)、形态和细胞内分化标记[63]. 进行这些分析时需要考虑的一些因素包括细胞培养系统、细胞类型与用于萃取的溶剂系统的兼容性以及二甲基亚砜(DMSO)的最终浓度以避免毒性[64]. 二甲基亚砜是一种重要的非质子溶剂,由于其两亲性,它可以溶解各种溶解性差的极性和非极性分子。这一点,再加上其浓度<10%时的明显低毒性,导致其广泛使用和广泛应用[65].
另一个需要考虑的重要因素是,由于某些植物提取物具有选择性毒性,因此选择广泛的高质量细胞类型进行测试,包括原始来源的正常细胞和永久性细胞系。使用这些细胞系的优点包括无限制供应,无遗传变异,这有助于结果的再现性和预测能力,以及获得从有关细胞系基因和表型的全球研究中获得的集体知识[66]. 然而,与大多数永久性细胞系相比,原代细胞培养具有一个优势,因为它们是最接近于被仔细研究的体内细胞类型的体外表现。因此,原代肝细胞被认为是用于预测毒理学的“金标准”,因为使用原代肝肝细胞通常是为了预期化学品将以与整个器官中发生的相同方式影响或受孤立细胞的影响[67].
基于细胞的分析可用于根据评估的终点预测毒性机制;这些包括细胞死亡/存活、适应性/致死前机制反应,包括线粒体内环境稳定、活性氧(ROS)生成、脂质过氧化、钙2+信号转导、酶抑制和转运体终点[66].
毒物动力学
毒代动力学研究由于遗传或潜在的草药-药物相互作用,特别是考虑到疟疾流行国家越来越多地使用抗疟植物进行治疗,草药或其纯化合物的药代动力学处置导致的毒性预测。因此,抗疟成分的毒代动力学对于评估抗疟组分的毒性和药物相互作用至关重要。Chung等人[68]最近报道了抗疟疾青蒿琥酯在大鼠体内的毒代动力学。该试验涉及人类肝微粒体细胞色素P450亚型的使用,旨在早期鉴定已知在细胞组织中引起毒理学调节的代谢物[69]. 细胞色素P450是一种含血红素的单加氧酶,位于小肠、肝脏和其他组织中,在多种外源性物质的解毒和生物活性中发挥关键作用[70]. 大约75%的已知药物是通过细胞色素P450亚型(CYP3A4、CYP2C9、CYP219、CYP1A2和CYP2D6)催化的混合功能氧化反应在肝脏代谢的,由于它们对结构多样的底物具有广泛的特异性,因此极易受到抑制。细胞色素P450的调节在药物向活性或非活性形式的生物转化中具有重要意义。对于依赖这些酶在消除前通过与化学极性基团结合来灭活的药物,任何诱导这些酶的草药都会导致此类药物的快速灭活和清除。抑制酶活性的草药会导致药物浓度过高,而药物的失活依赖于酶活性。这可能会对毒性产生严重影响,尤其是如果药物积累的治疗窗口很窄。因此,当草药与联合给药药物的代谢相互作用,或者由于活性代谢物的形成增加而降低其疗效,或者由于代谢物消除减少而增加其毒性时,可以观察到具有临床意义的药物-草药相互作用[71]. 通过分析体外代谢数据并将其与受试物在体内的代谢处置相关联,可以预测这种具有临床意义的影响[72].
体外治疗指数
体外治疗指数(TI),也称为疟疾药物发现研究中受试化合物的选择性指数(SI),是衡量引起毒性的治疗剂相对于产生治疗效果的治疗剂(抗疟原虫活性)的数量。即细胞毒性(CC50)/抗等离子体活性(EC50或IC50) [73,74]并代表治疗安全性,这是体内验证抗疟疾成分选择性的基础。在最近的一项研究中,Lima等人[75]以SI值为基础,从69种亚马逊植物提取物中选择3种,用于进一步的体内研究。草药提取物或从中提取的化合物的TI值越高,它们的治疗安全性就越高,这表明需要较少的此类产品才能达到较高的临床疗效,并提高耐受性和安全性[76]. 需要注意的是,尽管优先排序样本的最小TI“截止”值通常在SI>4时考虑[77],这有点主观,因为不同细胞系和寄生虫菌株对测试化合物的敏感性不同[78].
任何植物提取物的有效性取决于良好的治疗率;也就是说,这种药物必须杀死或抑制寄生虫,但对宿主几乎没有毒性。植物抑制寄生虫生长但对宿主毒性较小的选择性取决于寄生虫和宿主之间的生物化学差异。这种植物可以作用于寄生物中的生化目标,而寄生物中没有生化目标或生化目标与寄主存在显著差异[79].
草药提取物相互作用的特征
尽管在过去的数千年中,使用草药组合进行治疗,但其疗效的科学证据仍然缺乏。随着人们的兴趣从“单药单靶点”转向“多靶点”或联合治疗以获得最佳疗效,人们有动力通过挖掘以往草药组合的经验来探索新知识。最近才开始在某些疾病模型中对某些核准药物与天然产物的组合进行系统筛选[80]但联合抗疟疾药物和/或草药的潜力尚未得到系统的研究。因此,有必要确定抗疟疾草药提取物和/或从中提取的生物活性化合物之间的相互作用,以了解植物疗法中的多靶点概念。这些组合在某些剂量下可能表现出协同作用,而在其他剂量下则会产生相加性或拮抗性。联合剂量范围内体外抗疟试验的联合剂量反应提供了不同化合物如何共同作用影响不同药物的关键信息疟原虫感染结果[81]. 组合这些植物提取物的方法称为固定比率法[59]据报道,在抗疟原虫试验中,一种改进的方法将其在等效力和可变效力下结合起来,以获得可重复的结果[82,83].
简单地说,活性溶剂提取物(例如A和B)以等势(5EC)成对组合50A: 5EC(欧洲共同体)50B) 或具有可变效力(5EC50A: 0EC(欧共体)50B至0EC50A: 5EC(欧洲共同体)50B) 在抗性菌株上筛选的比率和每种组合恶性疟原虫,(如Dd2),在适当的HTS分析设置中,使用氯喹/氯喹和氯喹-青蒿素的抗疟疾药物组合作为药物相互作用控制[84].
量化这些相互作用的测量包括数学和图形模型[85–87]. 数学模型要求绘制提取物组合浓度与活性的对数(例如,由荧光读数表示),以获得非线性回归曲线和可变斜率的S形剂量-反应曲线,从中可以得出抑制系数(IC50)确定每种提取物的组合。这些反过来用于计算分数抑制浓度(FIC50A=集成电路50A组合/IC50A单独)和最终组合指数(CI=FIC50A+FIC公司50B) ,被认为是组合效应的标准度量,表示比预期的加性效应更大(协同,CI<1)、更小(拮抗,CI>1)或类似(CI=1)的效应。
图形模型需要使用先前计算的FIC50各提取物的s与各可变效价组合比的组合,以绘制等压线图。这些是具有从垂直轴点(0.1)到水平轴点(1.0)的可加性线的曲线图。对这些等压线的分析,即等压线分析,将能够预测植物提取物之间存在的相互作用类型。植物提取物的组合效应可能大于或小于其单独效应。预测其联合作用的基础是基于相对效力或剂量当量。因此,FIC图50相对效价恒定的植物提取物将产生线性加性等压线(恒定效应曲线),而不同效价比会产生非线性加性等压线。
当绘制FIC时,将显示协同或对抗50值分别位于可加性线的下方或上方。如图所示2Tarkang等人[84].
图2。
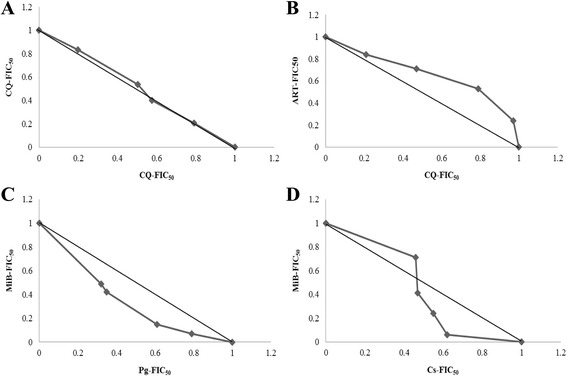
多种草药产品不同溶剂提取物在不同效价比下的体外相互作用等值线图(一)-加性相互作用:氯喹/氯喹组合(b条)-拮抗作用:氯喹/青蒿素组合(c(c))-协同作用:MiB/Pg水提取物组合(d日)-协同和拮抗相互作用:不同效力组合的MiB/Cs水提取物[79]
植物制剂以中草药为基础,根据以下草药相互作用的基本模式精心配制而成;增强、增强、抑制、解毒、中和和毒性。这一原理的合理性表明了四种机制:(i)对酶、底物、代谢物、受体、离子通道、转运蛋白和抗体的协同多靶点效应(ii)基于改善溶解度、再吸收率和提高生物利用度的药代动力学或理化效应(iii)与病原体抗性机制的拮抗相互作用,如恶性疟原虫(iv)消除或中和混合物中存在的其他物质造成的不利影响[80,88]. 总的来说,该目标始终是一种有效的治疗方法,副作用较小。
除了质量保证之外,植物制剂的疗效证明及其作用模式的确定仍然是循证方法的永久问题。“组学”技术(基因组学、蛋白质组学和代谢组学)是高通量平台,可以为我们提供这些可能性,特别是用于识别已鉴定植物成分的多个靶点[88].
这些对多药作用的体外分析为我们提供了体内和临床研究中预期的作用。在药物发现过程中进一步翻译这些数据之前,在这些组合分析过程中必须考虑以下因素:(i)概念和方法的适当使用(ii)表征的标准参考分析框架(iii)将分析适应研究和开发过程的每一步(iv)剂量比的优化(v)在严格的方法指导下对组合效果的解释(vi)将两种以上的草药组合在一起,就像通常的多羟基化合物一样[89].
植物代谢组学
代谢组学在天然产物药物发现过程中发挥着越来越重要的作用。它旨在对植物代谢组进行全面的定性和定量分析,该代谢组由初级和次级代谢物组成,是细胞调节过程的最终产物。该方法基于从专门制备的样品中无偏见地获取MS和NMR数据[13]. 对这些数据应用最先进的挖掘技术,可以对样本进行分类和识别相关生物标记物,这对于发现线索和了解疟疾植物治疗中的多靶点作用模式非常重要。然而,这种方法需要特定的提取(如前所述)和样品制备技术。由于目的是综合分析给定生物样品中可能存在的最大数量的低分子量代谢物,因此,多相溶剂系统等技术[31]与微波等加速提取过程耦合[90],超声波[91]加压或加速液体[92]可用于大幅减少提取时间。样品制备通常包括使用优质缓冲液和氘化溶剂,以尽量减少样品溶液pH值引起的化学位移,并产生高质量的光谱[93].
有多种用于数据采集的联用色谱技术,如LC-MS、气相色谱(GC)-MS和毛细管电泳(CE)-MS,以及直接光谱方法,如NMR和直接进样质谱(DIMS)。然而,LC-MS是植物治疗药物发现中应用最广泛的技术,因为它能够以高灵敏度检测和分离各种分子。当与NMR结合时,它的用途更加广泛。这些分析工具、数据挖掘和处理与生物测定分析方法的成功结合和应用,在代谢组学中发挥了重要作用,目的是在基于天然产物的药物发现中消除重复[17,94].
基于HPLC的抗疟疾谱分析
基于HPLC的抗疟疾分析是一种高度通用的策略,可以加速活性草药提取物的反褶积。该方法的原理包括通过分析性和半制备性HPLC分离草药提取物的生物活性成分。第一步是微分馏,可以使用生成的植物库中的生物活性样品进行,因为可以使用很少的提取物,从而避免了耗时的样品回收和提取,而这些样品有时是不可再生的。生成的紫外和质谱数据被在线记录,并与数据搜索相结合,可用于生物活性化合物的早期去复制和初步鉴定。同时,可通过柱流出物的T型分离将馏分收集到微孔板中,干燥并在合适的溶剂中重新溶解[95]. 然后,将使用前面讨论的适当HTS检测设置,在体外检测血液和红细胞外期疟原虫的活性。为了评估每种提取物的全部生物活性,还将对其进行与疟疾发病机制相关的其他活性分析,如抗氧化剂[96,97]、抗炎、镇痛、解热[98,99]. 通过匹配色谱图和活性曲线,可以识别活性峰。
使用微探针核磁共振技术离线记录洗脱馏分和峰的核磁共振数据。收集的HPLC峰可以并行处理,核磁共振自动采样器允许无人值守测量1核磁共振波谱是更先进的一维和二维分析的基础。如果需要,后续的HPLC制备样品纯化可以使用峰引导策略进行,因为色谱条件可以很容易地转换。
为了成功应用该方法,需要考虑的方面包括根据微型化(分析性或半制备性)和生物测定灵敏度选择柱直径、样品注入和柱流速、生物测定溶剂的选择[94].
在过去的十年中,基于HPLC的抗疟谱分析在靶向和非靶向代谢组学中的应用已经很成熟,可用于分析植物提取物和HMs。强调这一潜力的研究包括各种蒿属物种[100]、抗疟原虫活性与植物代谢组的相关性以及代谢物的有效追踪[101,102]. 除了有效跟踪生物活性代谢物外,还可以定义活性谱,这对于优先排序和化学分析至关重要。有了这些信息,可以将分离能力专用于生物活性部分,以便于制定标准化和有效的植物药物,用于下游临床开发。在最近的一项研究中,Suberu等人[103]报道了使用生成的代谢组学数据进行多元分析,以确定青蒿素代谢物和各种提取物中相关化合物的相关性青蒿本研究旨在确定不同生长条件、物种来源和掺假品鉴定的影响。在另一项研究中,Allman等人[104]据报道,疟疾盒的代谢组学分析揭示了几种主要的代谢紊乱类型,从而可以预测许多疟疾盒化合物的作用模式[104]. 这些结果可以影响在未来的联合疗法中选择同时针对多种代谢途径的适当药物组合,以消除疟疾并阻止该领域耐药寄生虫的扩散。
代谢组学也被应用于其他生物系统的分析,如血清和尿液疟原虫-受感染的宿主,以揭示宿主与猪的相互作用[105,106]. 虽然仍处于初级阶段,但它能够揭示寄生虫和媒介生物学的新方面。此外,它还深入了解了宿主的生物化学、感染期间宿主与疟原虫相互作用的性质,并使我们能够发现可能与疟疾各种临床表现相关的物种特异性生物标记物。
因此,代谢组学工作流程和抗疟疾代谢组学分析方法为疟疾社区提供了数据,可用于帮助确定下一代有效抗疟疾药物的优先次序,以便在未来的临床试验中进行测试。
了解HM的活性概况后,下一个重要步骤是在动物药理学中验证这些活性,并确认安全性概况。
动物药理学和安全性研究
根据逆向药理学或靶向方法,在随后的人体临床试验之前,需要在合适的动物模型中对经鉴定具有良好体外抗疟活性的试验物质进行体内试验,该模型可以提供基本的药理和毒理学数据[59]. 尽管这些体内试验并不一定能预测人类临床试验的结果,因为动物的病原体模型不同于人类病原体,但动物模型在疟疾植物治疗中仍然非常重要。然而,由于哺乳动物基因组和生理学之间的高度同源性和相似性,以及相对较短的生殖周期,小鼠和大鼠模型最常用于评估植物提取物及其衍生产品的抗疟原虫活性[107]. 因此,这些动物模型对于疟疾药物的评估和验证仍然至关重要,因为它们提供了一个涵盖疗效、生物利用度、副作用和毒性(ADME/T)的综合反应整个生物体内的受试物质,可用于人体临床试验的先决条件药代动力学和安全性研究[108–110].
毒性试验
虽然基于细胞的分析可以预测潜在毒性,但使用整只动物可以测量受试物的临界毒性,以确定受试物剂量逐渐增加导致的毒性迹象。许多研究小组将植物作为新的抗疟疾化疗剂的主要来源,因为这些植物在非洲传统医学中被广泛用于疟疾治疗。然而,它们的使用并没有考虑到它们的安全性[111]. 因此,必须建立在动物模型中表现出良好抗疟疾活性的植物及其成分的临床前安全性概况。国际上已经制定了毒性研究中动物护理和使用的标准指南[112]. 这些指南涉及试验物质的制备和管理、动物福利考虑、动物选择和监管要求。通常进行的毒性试验包括急性、亚急性/亚慢性和慢性毒性。根据预期用途和/或给药途径,接触途径可以是口服灌胃、吸入、皮肤、腹腔内或肌肉内。
急性毒性测试测量实验生物对单一或短暂接触受试物质的相对毒理学反应[112]. 本试验用于计算致死剂量(LD50) [113]观察通常持续14天。亚急性(28–30天)和亚慢性(60–90天)是指每天重复剂量接触试验物质,以评估对试验动物器官系统的生理、生化和组织病理学参数的影响。类似于亚慢性的慢性毒性试验涉及试验动物在六到二十四个月或更长时间内的暴露,以揭示对器官系统的影响[114]. 此外,随后可能会进行专门测试,以揭示特定的毒性,如生殖、发育、眼睛、皮肤刺激性、神经和基因毒性[115].
体内抗疟原虫试验
体内试验是评估治疗反应最古老的方法,并且能够确定治疗失败的阈值,这对于调整抗疟疾药物政策至关重要[116]. 体外试验中有效的试验物质用于体内评价。自疟原虫导致人类疟疾的物种基本上无法感染非灵长类动物模型,抗疟疾化合物的体内评估始于啮齿动物疟疾寄生虫的使用。其中包括伯氏疟原虫,P.约埃利、P.查巴迪、P.文凯(血液和配子细胞阶段筛查)和食蟹猴(肝期筛查)。体内模型通常用于抗疟疾研究,因为它们考虑了可能的前药作用和免疫系统在消灭病原体中可能的参与[117]. 这些体内方法已经通过甲氟喹和青蒿素等标准药物的鉴定得到验证[118,119]从而成为草药药物研发的标准。它们可以分为初级、二级和三级生物评估[120]. 在所有方法中,寄生虫抑制率的测定是最可靠的参数。与溶媒治疗动物(模拟治疗对照)相比,平均寄生虫血症水平≤90%通常表明试验化合物是活性的[121].
最广泛使用的初级生物测试是P.berghei博士4天抑制试验[122],这需要受试小鼠感染P.berghei博士,ANKA菌株在第0天。感染后3小时和第1-3天,以氯喹和青蒿素为标准,用受试物治疗小鼠。第四天,准备所有动物的血涂片,并用吉姆萨染色。从第4天到第6天测定寄生虫病,并通过剂量范围、治疗性和预防性试验等多项二级生物评估进一步对活性物质进行检测。
剂量范围测试需要至少四种不同剂量的受试物(“剂量范围,完整的4天测试”)。预计起飞时间50和ED90通过绘制probit活性的对数剂量来计算值,并反映达到50%和90%抑制寄生虫血症的浓度。该测试还可获得与适当标准药物相比的相对效力信息[121].
治愈性试验,也称为Rane试验,涉及每天给小鼠或大鼠服用试验物质,在确定感染后72小时(D3),为期五天。后续的参数是测量血期寄生虫血症的减少和试验动物生存率的提高[123]. 然而,在肝期筛查中,试验化合物的根治潜力是使用催眠剂形成猴子模型进行测试的。猴子被感染了食蟹猴子孢子,然后用一种能够消除所有血液期寄生虫的化合物进行治疗,然后用试验化合物进行治疗。然后对这些猴子进行几个月的监测,以测量催眠药引起的复发频率的降低,以评估测试化合物的根治潜力[124]. 还可以利用配子细胞感染蚊子的能力来检测试验化合物的阻断传播活性;这可以通过使用标准的膜供给分析来测量,使用恶性疟原虫[125]或直接喂食受感染的小鼠[126]. 喂食后,对每只蚊子中肠的卵囊数量进行计数,以确定试验化合物的功效。
在预防性试验中,通过在感染前三天服用含有治疗性铅的物质来测试其预防活性,并连续三天每天检查涂片,以评估抑制血期寄生虫血症和提高生存率[127].
三级生物评估用于监测交叉耐药性和体内产生的耐药性。交叉电阻监测采用4天抑制试验,以确定是否存在相同的ED50和ED90与对照组相比,啮齿动物疟疾耐药株的价值P.柏格黑ANKA感染[121]. 为了确定寄生虫在体内对新化合物产生耐药性的可能性,2%复发法是大多数类别化合物中使用最广泛的方法[128]. 这需要给药一定剂量的受试物,在感染前1小时给药,可将2%的寄生虫血症延迟至感染后7-10天左右。当出现这种寄生虫血症时,重复该程序,每天监测达到2%寄生虫血症的时间。阻力程度表示为“延迟时间减少至2%”。这种方法可以扩展到证明药物压力消除后耐药性的稳定性,并选择能够减缓耐药性发展速度的伙伴化合物。
药物动力学
有证据表明,在同等剂量下,广泛用于疟疾治疗的整株植物或其混合物的粗提取物在体外和/或体内的抗疟原虫活性比从中分离出的化合物更强。这可能是由于其成分之间的协同作用,从而产生整体积极的抗疟疾效果[129]. 这些抗疟疾植物的药代动力学(PK)仍然是一个主要问题,因为其中通常含有大量植物衍生分子。除了这些分子的广泛浓度范围外,这对化学和药理评估提出了重大挑战。此外,其生物活性成分和内源性分子之间化学相互作用类型的动态性质对其PK有很大影响,从而对人类的治疗结果有很大影响[130]. 此外,由于其复杂的生物基质和缺乏经认证的标准,化学特征的监测变得更加复杂。涉及“组学”技术、药理学、生物化学、生物信息学和系统建模的跨学科专业知识的进化考虑提供了新的机会[94]. 然而,了解其代谢命运是开发下一代组合药物的关键一步,这将最大限度地发挥生物活性成分的协同和/或拮抗作用,并将其不良代谢副作用降至最低[131].
综合分析技术的出现为理解多组分PK提供了巨大的新机会。植物化学分析和代谢组学,再加上多元统计工具来生成多参数评估,使我们能够创建这些抗疟疾植物的集中时间剖面,在一个称为“Poly-PK”方法的过程中。该方法利用化学成分的综合多样性和代谢组学分析策略,结合多元统计,同时监测哺乳动物系统代谢途径的复杂影响[131,132]. 当抗疟疾植物提取物进入哺乳动物体内时,随着时间的推移,会发生以下代谢产物谱变化:(i)植物衍生的化合物被吸收到循环中(ii)肝脏酶和肠道微生物对这些化合物进行化学转化,产生新的代谢产物(iii)内源性代谢物因其干预而改变。
某些PK变量,如血浆和尿液浓度,可以在治疗期间收集,并使用UHPLC-MS进行表征,而参数,如曲线下面积和消除半衰期(t1/2)可以使用PK建模软件生成[133]. 对经过治疗和未经治疗的哺乳动物的各种代谢组进行分析,可以在生物活性成分的动态浓度曲线和人类代谢反应曲线之间产生相关性。因此,这种同时监测多种植物化学物质体内PK行为的方法可以直接阐明抗疟疾植物的药理和分子机制。因此,该方法利用药效学(PD)终点揭示了外源性药物和内源性药物之间的相互关系,以及这些植物的代谢影响,以深入了解作用机制并推动新的治疗发展。
结论
从长期以来用于疟疾临床治疗的植物疗法的历史来看,有证据表明,植物提取物与分离的植物化学物质相比具有优越的效果。这是由于其次级代谢产物的多靶点效应。因此,从理论上讲,从草药制剂开发新药的成功率应该高于从化学合成中开发新药。通过为这种简化主义的跨学科方法设定质量标准,潜在的生物标志物以及细胞和分子的作用模式将被揭开。这一努力不仅有助于快速、方便地发现高效、标准化的改良传统药物,而且最终会引导下游化学分析和优先顺序的发现。因此,这种方法应该是基于自然产品的药物发现的一项资产,这可能会将范式从资本密集型的“一药合一”转变为新的“少投资,多药物”模式。人们认为,前者在短期内是不可持续的,因此需要对后者采取新的方法。这种方法的另一个主要资产是民族药理学信息,它为具有治疗功效的植物和小型化提供了线索,从而减少了植物的随机和不加区分的收获,促进了生物多样性的保护。
因此,通过将最先进的完整还原论和整体技术相结合,多靶点植物治疗概念的应用在扩大疟疾治疗武库方面具有巨大的前景。
致谢
不适用。
基金
作者感谢比尔和梅琳达·盖茨基金会(BMGF)为PAT提供的财政支持,以及根据加纳阿克拉诺古奇医学研究纪念研究所(NMIMR)第OPP52155号全球卫生拨款设立的传染病博士后奖学金。然而,资助者在本手稿的设计、执行、解释和起草过程中没有任何作用。
数据和材料的可用性
数据共享不适用于本文,因为在当前研究期间没有生成或分析数据集。
作者的贡献
PAT撰写了手稿;PAT、RA、MFO、LSA和AKN阅读、编辑并批准了手稿。
参与者信息
Protus Arrey Tarkang,电子邮件:ptarkang@yahoo.co.uk。
Regina Appiah-Opong,电子邮件:rapiah-opong@noguchi.ug.edu.gh。
Michael F.Ofori,电子邮件:mofori@noguchi.ug.edu.gh
Lawrence S.Ayong,电子邮件:ayong@pastur-yaounde.org
Alexander K.Nyarko,电子邮件:anyarko@ug.edu.gh
关联数据
本节收集本文中包含的任何数据引用、数据可用性声明或补充材料。
数据可用性声明
数据共享不适用于本文,因为在当前研究期间没有生成或分析数据集。




