角膜移植手术
大疱性角膜病-角膜永久性肿胀 圆锥角膜–角膜呈圆锥形而非圆顶状的角膜营养不良 富克斯营养不良,角膜内层细胞无法有效工作
晶格性、颗粒性、黄斑性和Fuch's营养不良 眼睛受伤 眼部疱疹病毒感染 外伤性角膜瘢痕 遗传性或先天性角膜混浊 严重的细菌感染。
角膜移植前几天或几周
角膜移植手术当天
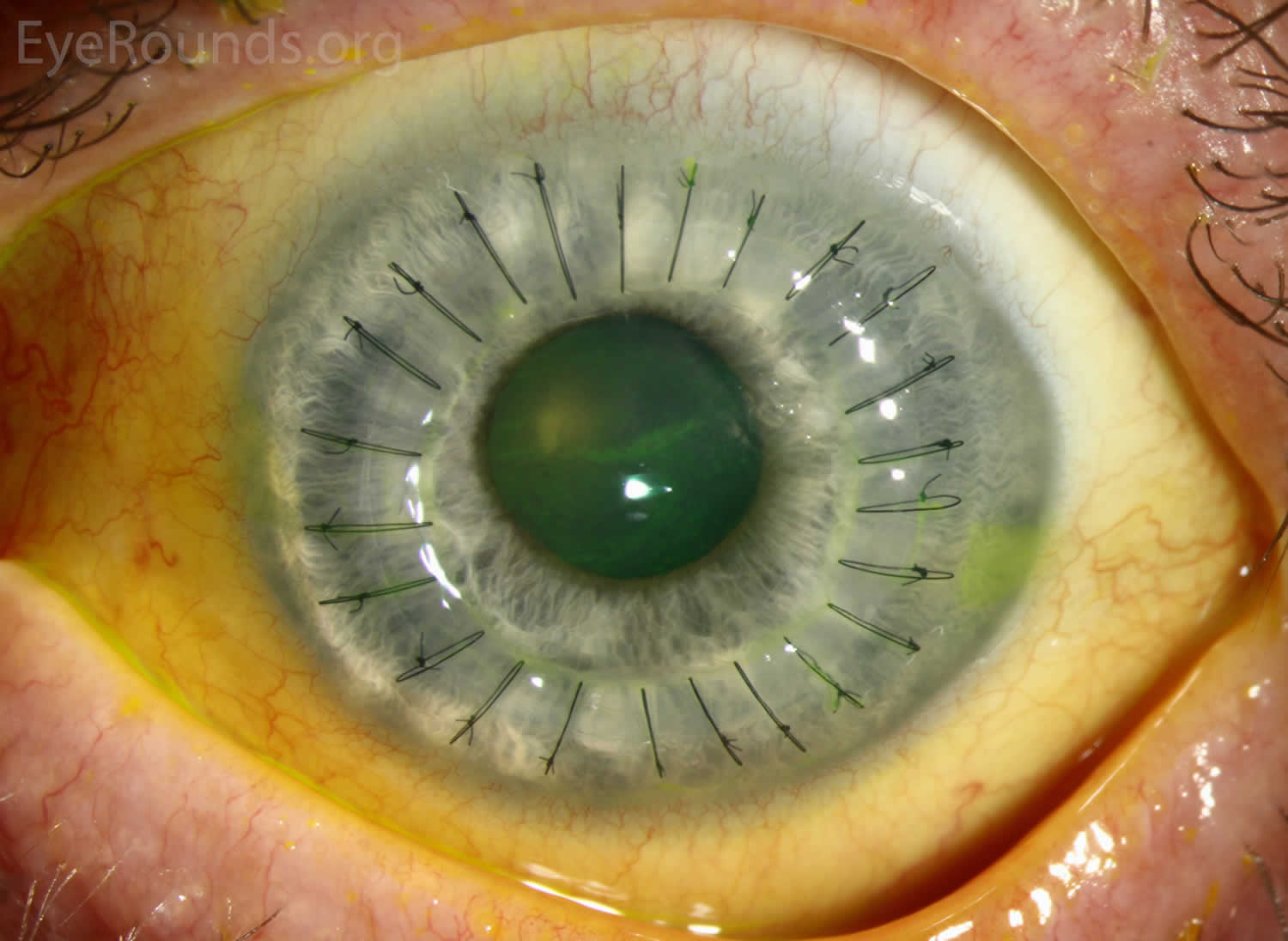
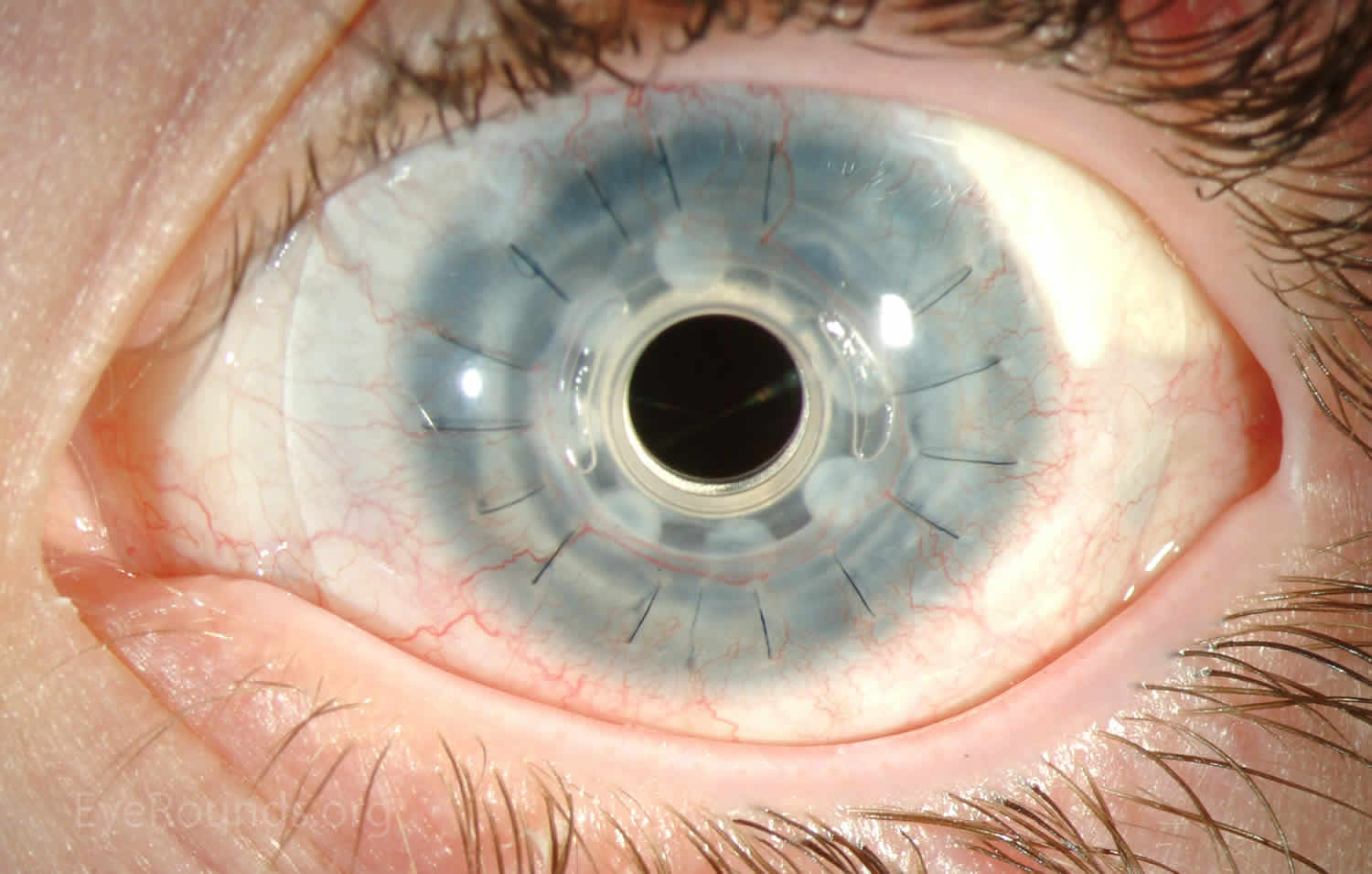
眼药水会滴在你的眼睛里。 你可能会服用其他药物来帮助你放松。 你的眼科医生会使用局部或全身麻醉,这样你就不会感到疼痛。 然后,他或她会在你的眼睛上放置一个装置,使其保持睁开状态。 即使你的眼睛是睁开的,由于麻醉,你也会看到很少或什么都看不到。 你的眼科医生会根据你的具体需要选择如何移植健康的供体角膜。 在某些情况下,他或她可能会取出角膜的圆形部分,然后用捐赠者角膜的匹配部分替换,将其缝合到位。 有时他或她只会从角膜前部切除一层很薄的细胞,用供体组织替换,然后将其缝合到位。 在其他情况下,只切除受损的角膜内层,并将健康供体组织的薄圆盘放置在角膜背面。 然后将气泡放入眼睛中,将新的细胞层推入原位,以便角膜能够正常愈合。
有时,眼科医生可能会在同一手术中修复其他眼部问题,如白内障。 手术后,您的眼科医生通常会在您的眼睛上贴上一个防护罩,以确保其安全。 手术后会对你进行监测,以确保你从麻醉中恢复过来并能安全回家。 你的眼科医生会解释手术后如何在家照顾自己。
角膜移植手术后
按照眼科医生的处方使用滴眼液。 不要按压或揉搓眼睛。 如果需要,服用非处方止痛药。 问问你的医生你可以吃什么。 戴上眼镜或护目镜以保护眼睛。 和你的眼科医生谈谈你什么时候可以恢复正常的日常生活。
角膜捐赠者资格
狂犬病 乙型肝炎 克雅氏病 视网膜母细胞瘤 细菌性/真菌性角膜炎 细菌性/真菌性眼内炎
艾滋病咨询门诊 单纯疱疹病毒 朊病毒病
丙型肝炎 人T细胞淋巴瘤病毒 眼腺癌 前段恶性肿瘤 雷耶综合征 亚急性硬化性全脑炎 进行性多灶性白质脑病 白血病 活动性播散性淋巴瘤 活动性感染性心内膜炎 活动性败血症 原因不明的痴呆 非合成硬脑膜移植物接受者 唐氏综合征 先天性风疹 高风险行为或监禁 既往屈光手术(可能不排除内皮性角膜移植术)
角膜采购和手术放行
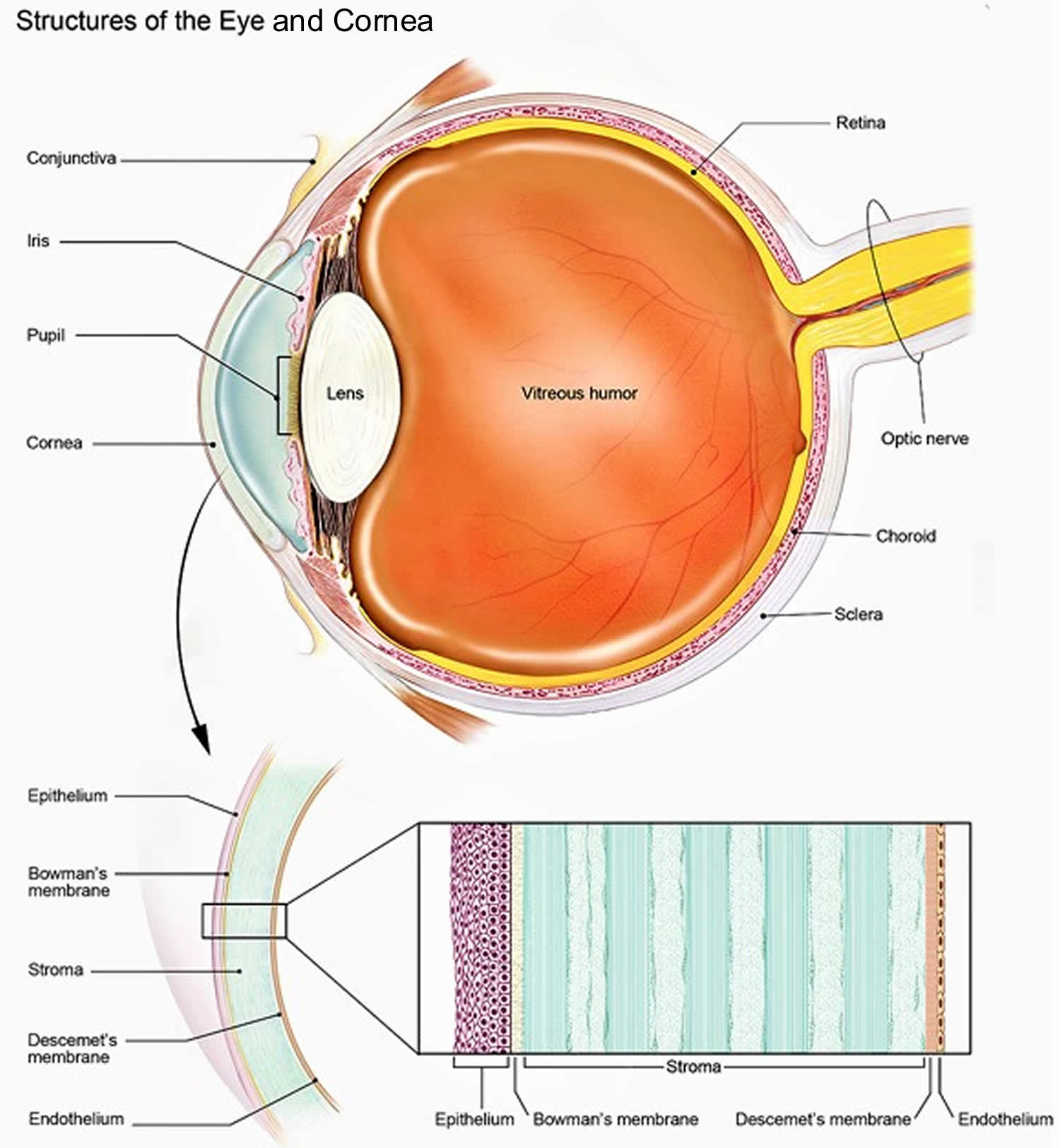
角膜是什么?
角膜移植要持续多久?
角膜移植后我必须服用排异药物吗?
角膜移植有其他选择吗?
什么是圆锥角膜
视力模糊或扭曲; 视力恶化,需要更换眼镜或隐形眼镜处方; 和 对光线和眩光的敏感性。
反复用力揉眼; 特应性——遗传性倾向发展成某些过敏性疾病(如花粉热、过敏性结膜炎、湿疹和哮喘); 某些遗传性或遗传性疾病(包括唐氏综合症); 和 圆锥角膜家族史。
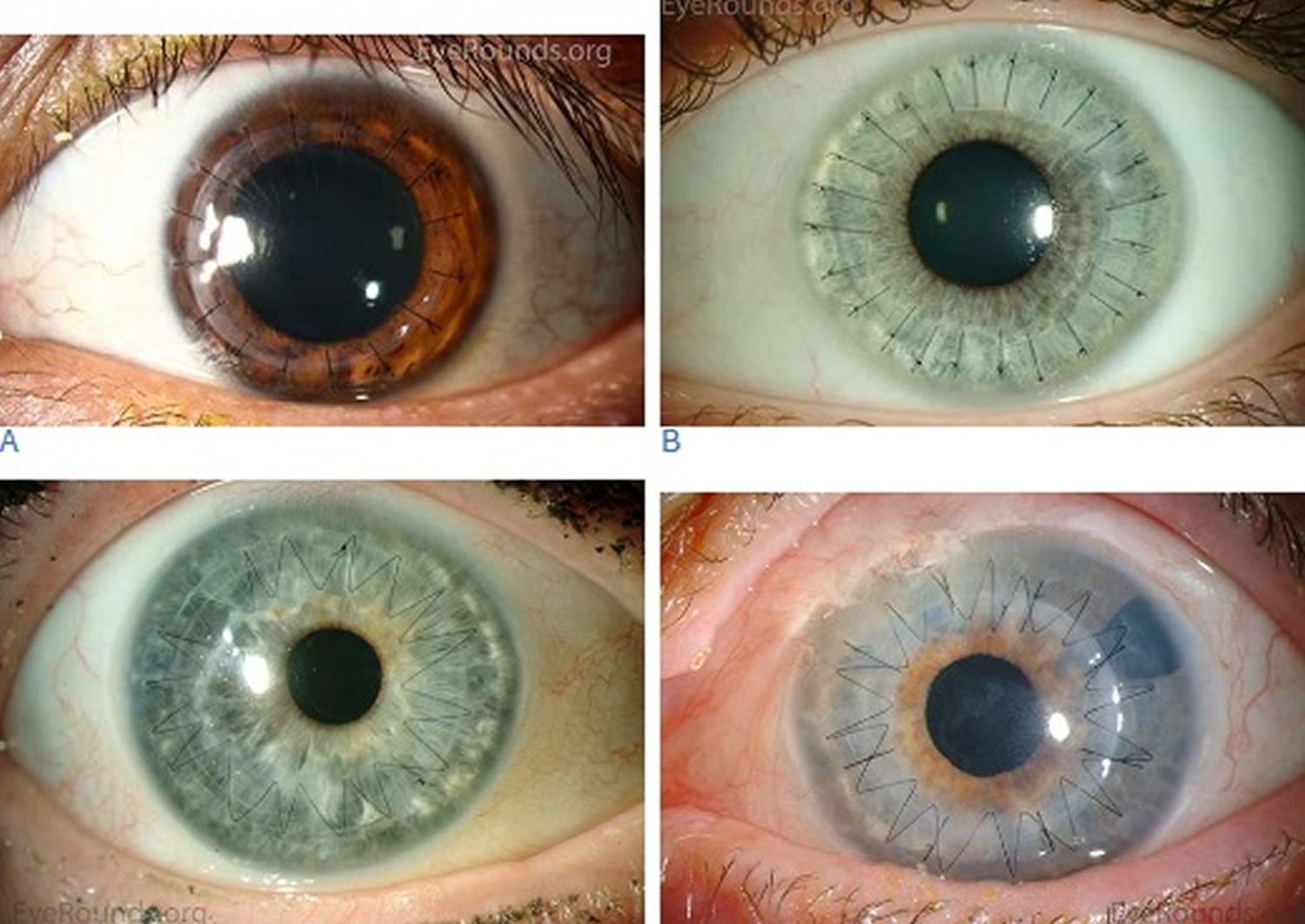
角膜移植类型
前板层角膜移植术(ALK)-仅切除和更换角膜的外层(前) 深前板层角膜移植术(DALK)-去除并替换角膜的外层和中层,保持角膜的内层(后层)完整
Descemet’s剥离(自动)角膜内皮成形术DSAEK(或DSEK)-更换角膜内层和大约20%的角膜支持组织(角膜基质) Descemet’s膜内皮角膜移植术(DMEK)–仅替换角膜细胞的内层
通过DSEK/DSAEK手术,供体组织可能更容易移植和定位,因为它比DMEK手术中的供体组织厚。 在DMEK手术中,供体组织较薄,移植难度较大。 但是,由于移植组织较薄,恢复较快。 你的眼科医生会根据你的角膜状况选择手术类型。
全厚角膜移植
部分厚度角膜移植
Descemet剥离式自动角膜内皮移植
降膜内皮角膜移植
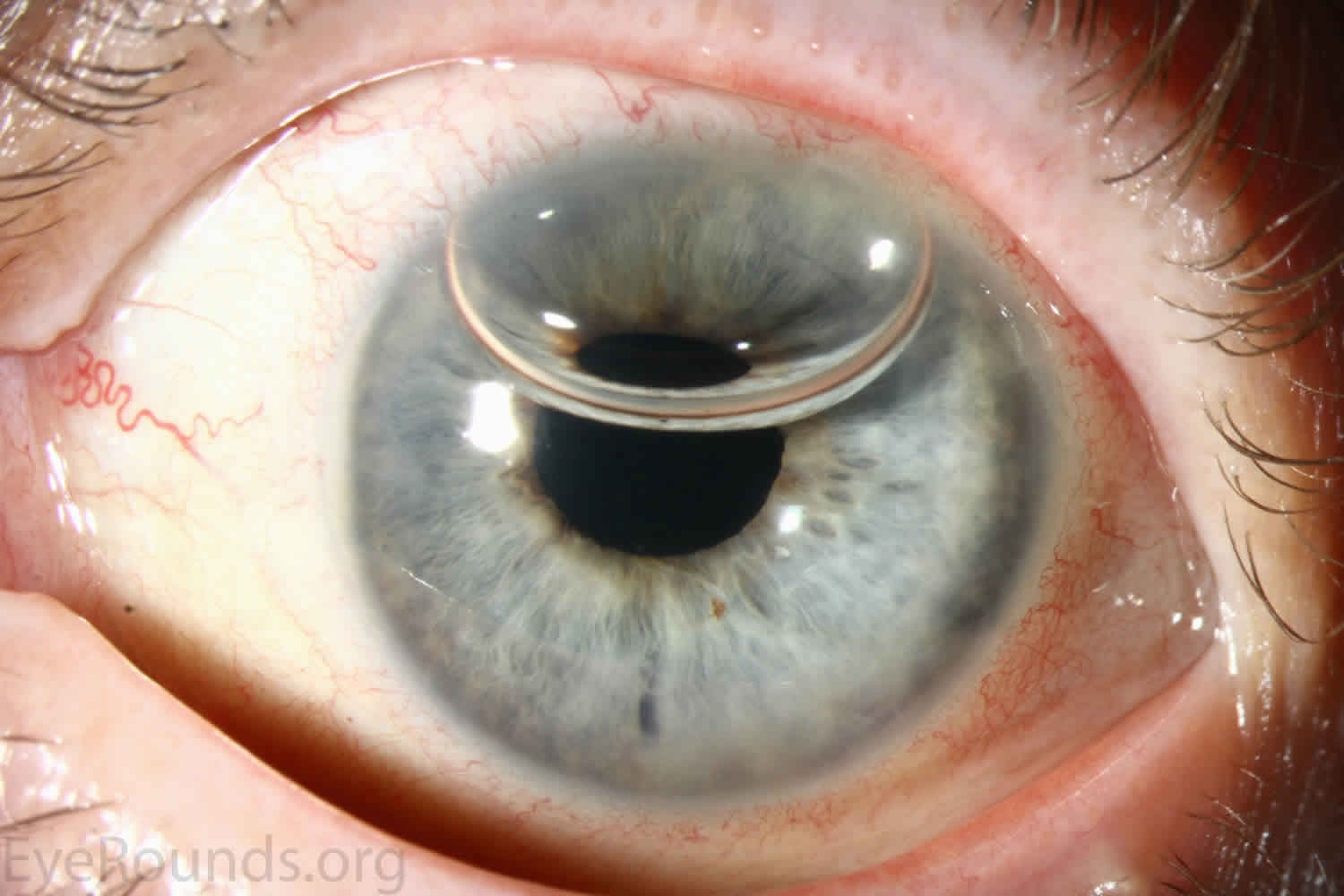
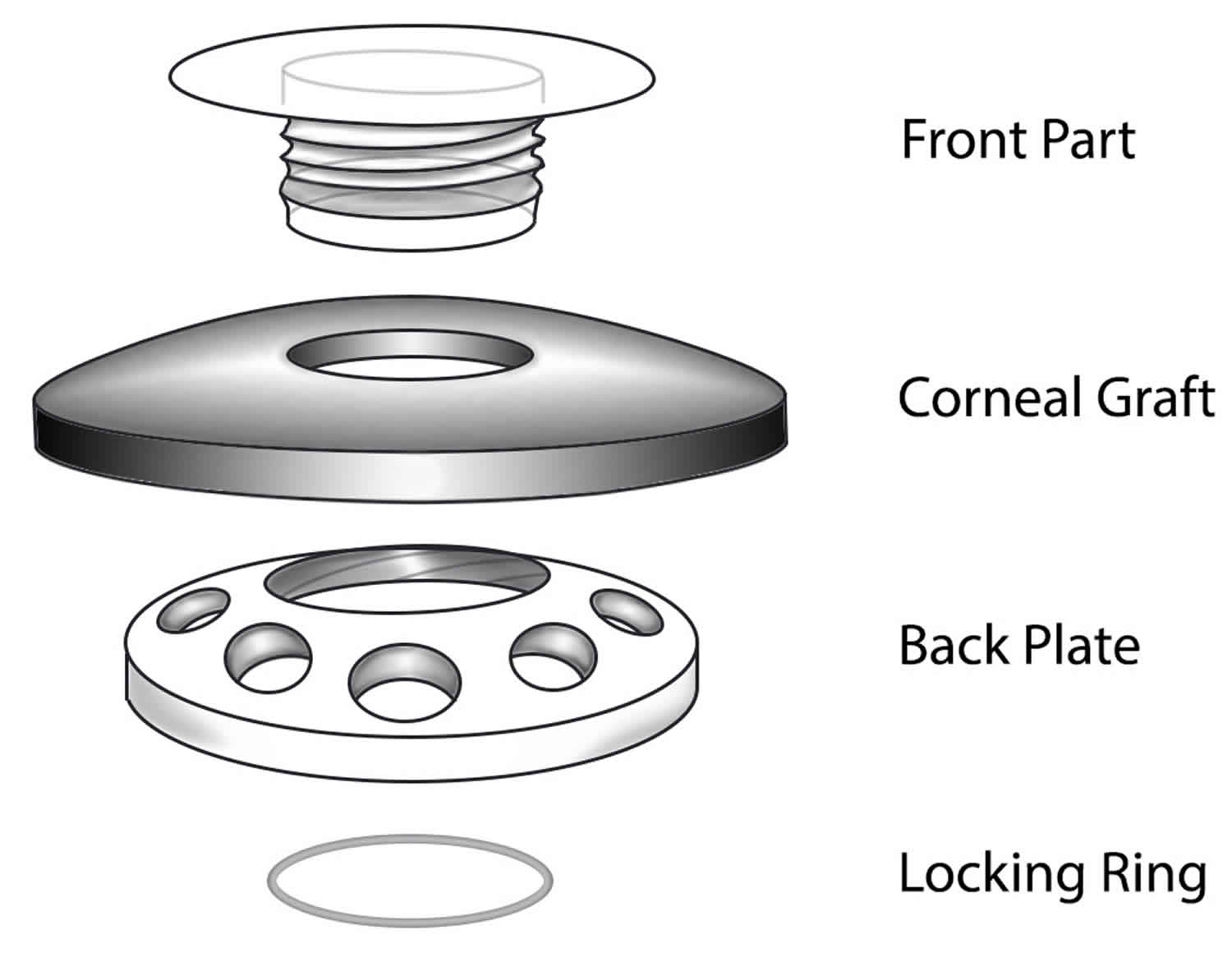
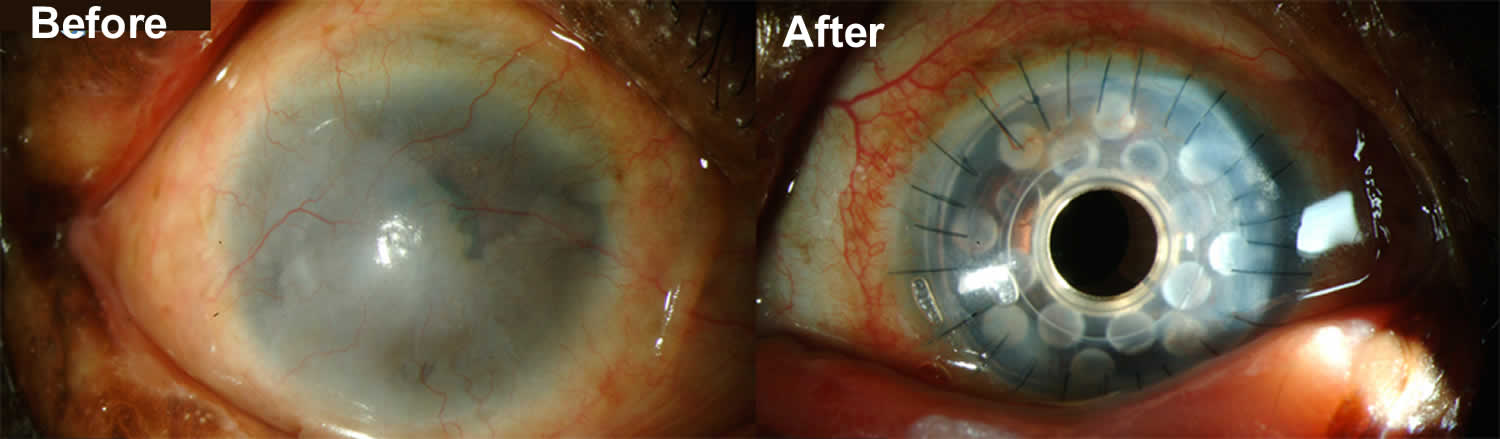
角膜假体
角膜移植恢复时间
角膜移植成功率
角膜移植后的视力
角膜移植术后视力矫正
矫正角膜不均匀(散光)。 将供体角膜固定在眼睛上的缝线可能会导致角膜凹陷和隆起,使你的视力出现斑点模糊。 你的医生可能会通过松一些针和收紧一些针来纠正一些问题。 纠正视力问题。 屈光不正,如近视和远视,可以用眼镜、隐形眼镜或在某些情况下用激光眼科手术矫正。
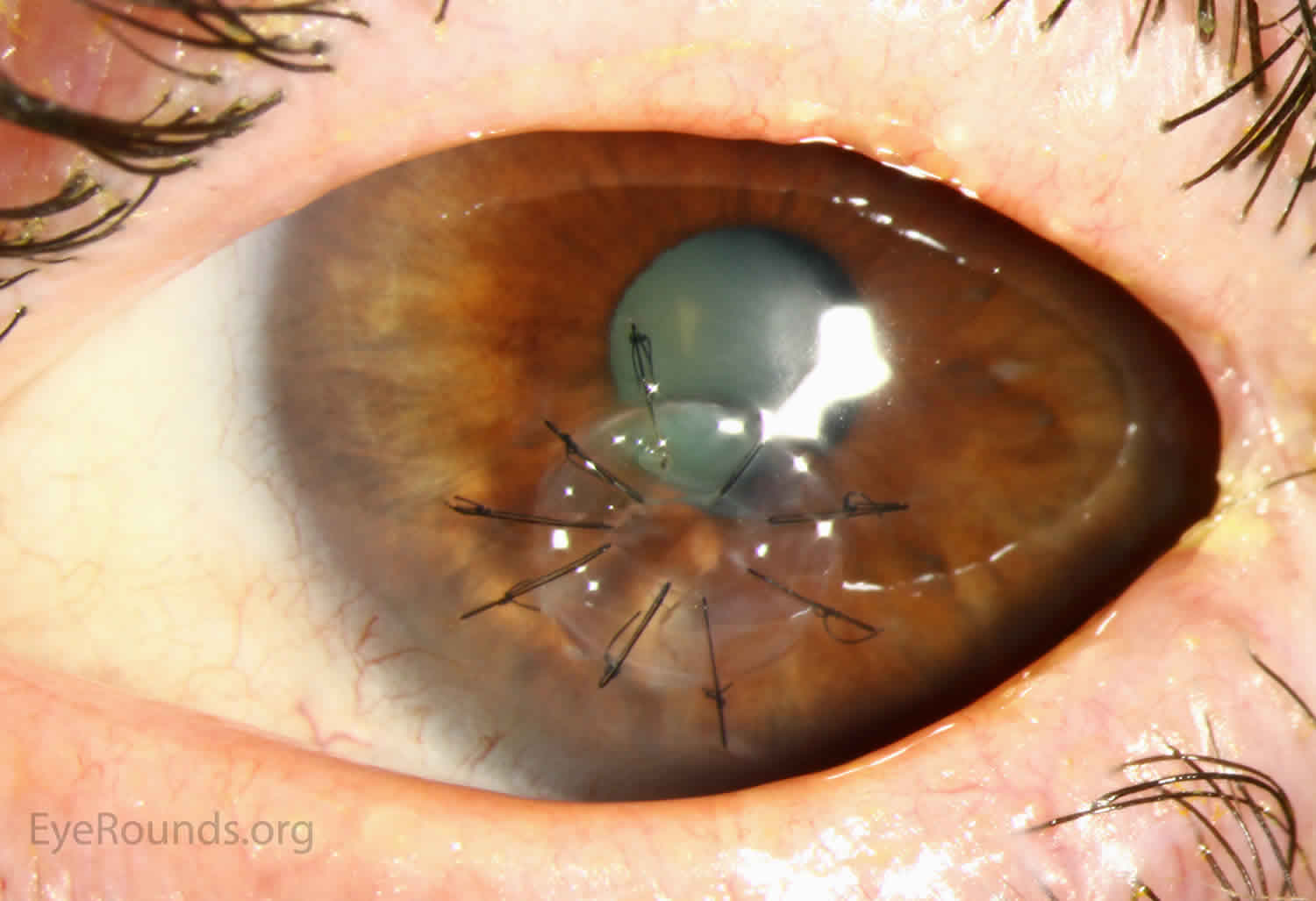
角膜移植排斥反应
角膜排斥反应的体征和症状
视力丧失-尤其是模糊或模糊的视力 眼睛疼痛 红色 对光的敏感性(畏光)
角膜移植并发症
散光-角膜不是完美弯曲的形状 青光眼-因液体滞留而在眼睛中形成压力 葡萄膜炎-眼部中层炎症 视网膜脱离–眼球后部称为视网膜的薄层开始脱离为其提供氧气和营养的血管 原发性眼病(如圆锥角膜)复发 手术重开的伤口 手术创伤引起的内部感染
疼痛 出血 感染
你眼睛里的大出血 另一只眼睛发炎 在你的伤口处漏水 眼压增加 移植失败 从捐赠者那里转移感染
眼睛疼痛 对光特别敏感 眼睛发红 视力模糊
Zirm EK公司。 Eine erfolgreiche totale Keratoplastik(成功的全角膜移植术)。 1906.屈光和角膜手术。 七月至八月; 5(4):258-61. [ ↩ ] 角膜移植:从供体到受体。 https://webeye.ophth.uiowa.edu/eyeforum/tutorials/Cornea-transplant-donor-to-recipient/index.htm [ ↩ ][ ↩ ] Greiner,MA,Rixen,JJ,Wagoner,MD等。糖尿病增加了Descemet膜内皮角膜移植术中移植物准备失败的风险:一项多中心研究。 科妮娅。 2014; 33(11): 1129-1133 [ ↩ ] Ing JJ、Ing HH、Nelson LR、Hodge DO、Bourne WM。 穿透性角膜移植术后十年结果。 眼科学。 1998年10月; 105(10):1855-65. [ ↩ ] 深层前板状角膜移植术(DALK)。 https://webeye.ophth.uiowa.edu/eyeforum/tutorials/Cornea-Transport-Intro/3-DALK.htm [ ↩ ] Fontana L,Parente G,Tassinari G。圆锥角膜患者使用大气泡技术进行深前板层角膜移植术后的临床结果。 美国眼科杂志。 2007年1月; 143(1):117-24 [ ↩ ] Anwar M,Teichmann KD公司。 大气泡技术在前板层角膜移植术中裸露Descemet膜。 白内障和屈光手术杂志。 2002年3月; 28(3):398-403. [ ↩ ] Descemet剥离自动角膜内皮成形术(DSAEK)。 https://webeye.ophth.uiowa.edu/eyeforum/tutorials/Cornea-Transport-Intro/4-DSAEK.htm [ ↩ ] Price MO,Price FW,Jr.Descemet剥离联合内皮角膜移植治疗虹膜角膜内皮综合征。 科纳。 2007年5月; 26(4):493-7. [ ↩ ] 降膜内皮角膜移植术(DMEK)。 https://webeye.ophth.uiowa.edu/eyeforum/tutorials/Cornea-Transport-Intro/5-DMEK.htm [ ↩ ][ ↩ ] Melles GR.后板层角膜移植术:DLEK至DSEK至DMEK。 科纳。 2006年9月; 25(8):879-81. [ ↩ ] 人工角膜。 https://webeye.ophth.uiowa.edu/eyeforum/tutorials/Cornea-Transport-Intro/6-kprosth.htm [ ↩ ] Zerbe BL、Belin MW、Ciolino JB、Boston 1型角膜假体研究G。波士顿1型角膜修复体多中心研究结果。 眼科学。 2006年10月; 113(10):1779 e1-7。 [ ↩ ] Greiner MA、Li JY、Mannis MJ。 加州大学戴维斯分校波士顿1型角膜假体的长期视力结果和并发症。 眼科学2011; 118(8):1543-50. [ ↩ ] Krachmer JH、Mannis MJ、Holland EJ。 角膜:基础、诊断和治疗:Mosby Elsevier; 2011 [ ↩ ][ ↩ ] Niziol LM,Musch DC,Gillespie BW,Marcotte LM,Sugar A.1980年至1986年间接受圆锥角膜移植的患者的长期预后。 美国眼科杂志。 2013年2月; 155(2):213-9 e3。 [ ↩ ] Anshu A,Price MO,Price FW Jr.采用Descemet角膜内皮移植术后角膜移植排斥反应的风险显著降低。 眼科学2012年3月; 119(3):536-40. [ ↩ ]